Mielodisplastiniai sindromai
| Mielodisplastiniai sindromai | |
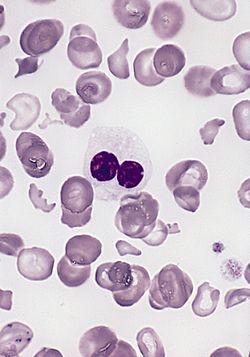 Mielodisplastiniu sindromu sergančio ligonio kraujyje matomi skirtingo dydžio ir formos eritrocitai, vadinamoji poikilocitozė ir anizocitozė. Centre matomas nenormalus granulocitas – be granulių ir su dviejų segmentų branduoliu. Tokia ląstelė vadinama pseudo-Pelger ląstele ir būdinga MDS. | |
| ICD-10 | D46 |
|---|---|
| ICD-9 | 238.7 |
| ICD-O | 9980/0-9998/3 |
| LigųDB | 8604 |
Mielodisplastiniai sindromai (MDS), arba mielodisplaziniai sindromai (vienaskaita mielodisplastinis sindromas) – didelė grupė kraujo ligų, kurioms būdinga dėl kamieninių kraujo ląstelių kaulų čiulpuose sutrikusi kraujodara, pasireiškianti anemija ir kitų kraujo ląstelių skaičiaus pakitimais, dažniausiai sumažėjimu (vadinamosiomis citopenijomis) bei padidėjusia rizika išsivystyti ūminei mielogeninei leukemijai.
Epidemiologija redaguoti
MDS yra viena dažniausių kraujo ligų, sergamumas siekia 4–5/100 000 žmonių per metus.[1] Tai vyresnio amžiaus žmonių liga, beveik visada diagnozuojama vyresniame nei 60 metų amžiuje. Sergamumas mielodisplastiniais sindromais tarp 70-mečių pasiekia 30/100 000 per metus, o ligonių amžiaus mediana yra 75 metai.
Priežastys redaguoti
Chemoterapija ir radioterapija gali būti ligos priežastis iki 10% ligonių, kitiems priežastis nenustatoma. Yra duomenų, kad riziką susirgti padidina benzolas ir rūkymas.
Patogenezė redaguoti
Manoma, kad MDS išsivysto dėl mutacijų kamieninėse kraujo ląstelėse kaulų čiulpuose. Mutacijas turinčioms ląstelėms aktyviai dauginantis jų skaičius didėja, būdinga labai suaktyvėjusi apoptozė. Dėl greitos proliferacijos mutacijų skaičius toliau didėja ir palaipsniui gali išsivystyti ūminė mielogeninė leukemija. Dėl sutrikusio kraujo ląstelių brendimo sumažėja normalių ląstelių skaičius kraujyje, dėl ko pasireiškia anemija, trombocitopenija, leukopenija ir joms būdingos komplikacijos.
Klasifikacija redaguoti
MDS rūšys redaguoti
Pagal WHO 2008 metų rekomendacijas MDS skirstomi į 8 pagrindines grupes[2], kai kurie dar smulkiau skirstomi į pogrupius. Lentelėje pateikiamos visos mielodisplastinių sindromų formos ir jiems būdingi pakitimai periferiniame kraujyje ir kaulų čiulpuose. Skliausteliuose pateikiami tarptautinėje ir medicininėje literatūroje naudojami šių ligų sutrumpinimai. Ląstelių displazija MDS klasifikacijoje apibrėžiama kaip daugiau nei 10% atitinkamos eilės ląstelių, turinčių displazijai būdingus pakitimus.
| Mielodisplastinis sindromas | Kraujas | Kaulų čiulpai |
|---|---|---|
| Refrakterinė citopenija su vienos eilės displazija Refrakterinė anemija (RA) |
<1% blastų, anemija, arba neutropenija, |
<5% blastų, izoliuota diseritropoezė, disgranulopoezė, diseritropoezė, mažiau kaip 15% žiedinių sideroblastų |
| Refrakterinė anemija su žiediniais sideroblastais (RARS) | Anemija, <1% blastų | Tik diseritropoezė, <5% blastų, <15% žiedinių sideroblastų |
| Refrakterinė citopenija su kelių eilių displazija (RCMD) | Kelių ląstelių eilių citopenija, <1% blastų, nėra Auer lazdelių, monocitų skaičius <1x109/L | Displazijos požymiai visų eilių arba mažiausiai dviejų eilių ląstelėse, nėra Auer lazdelių, >15% žiedinių sideroblastų |
| RCMD su žiediniais sideroblastais (RCMD-RS) | Kaip RCMD | Kaip RCMD, tik >15% žiedinių sideroblastų |
| Refrakterinė anemija su blastų pertekliumi – 1 (RAEB-1) | Citopenija, <5% blastų, nėra Auer lazdelių, monocitų skaičius <1x109/L | Vienos ar kelių eilių displazija, blastų skaičius 5–9%, nėra Auer lazdelių |
| Refrakterinė anemija su blastų pertekliumi – 2 (RAEB-2) | Citopenija, 5–19% blastų, gali būti Auer lazdelės, monocitų skaičius <1x109/L | Vienos ar kelių eilių displazija, blastų skaičius 10–19%, gali būti Auer lazdelių |
| MDS, kitaip neklasifikuojamas | Citopenija, blastų <1%, nėra Auer lazdelių | Vienos eilės displazija, blastų <5%, nėra Auer lazdelių |
| MDS su izoliuota 5q delecija (5q-) | Anemija, trombocitų skaičius normalus arba padidėjęs | Megakariocitai pavieniais apvaliais branduoliais, blastų <5%, izoliuota 5q delecija, nėra Auer lazdelių. |
Simptomai redaguoti
Dažniausiai šios ligos pasireiškia anemijos simptomais: ligonius vargina silpnumas, nuovargis, blogas fizinio krūvio toleravimas. Rečiau pasitaiko polinkis kraujavimui, padažnėjusios infekcijos. Dažnai liga nustatoma atsitiktinai, atlikus kraujo tyrimą dėl kitų priežasčių. Kai kuriems ligoniams būdinga splenomegalija, hepatomegalija.
Diagnostika redaguoti
Liga diagnozuojama atlikus bendrą kraujo tyrimą, kuriame nustatomas vienos ar kelių kraujo ląstelių rūšių skaičiaus sumažėjimas. Diagnostikai būtina kaulų čiulpų punkcija ir biopsija bei citologinis ir histologinis ištyrimas nustatant displazijos požymius, blastų skaičių, nudažius geležiai specifiniu metodu suskaičiuojamas žiedinių sideroblastų skaičius. MDS yra atmetimo diagnozė, kadangi kaulų čiulpuose stebimi displastiniai pakitimai būdingi ir daugeliui kitų kraujo ligų, pavyzdžiui, vitamino B12 trūkumui. Dėl šios priežasties reikalingi papildomi tyrimai.
Periferinis kraujas redaguoti
- Bendras kraujo tyrimas, retikulocitų skaičius
- Laktatdehidrogenazė, geležies apykaitos parametrai: feritinas, tirpus transferino receptorius
- Eritropoetinas
- Vitaminas B12, folinė rūgštis
Kaulų čiulpai redaguoti
- Citologinis tyrimas, geležies dažymas
- Histologinis tyrimas
- Citogenetinis tyrimas, chromosomų aberacijų analizė
- Tėkmės citometrija, imunofenotipavimas
- Molekuliniai genetiniai tyrimai: JAK2 mutacija, TET2, RUNX-1, TP53 ir kt.
Diferencinė diagnozė redaguoti
- Toksinis ar vaistų sukeltas kaulų čiulpų funkcijos slopinimas: ypač dėl nesteroidinių vaistų nuo uždegimo, švino, etilo alkoholio poveikio
- Aplastinė anemija, izoliuota aplastinė anemija
- Kaulų čiulpų reakcija į kitą ligą: ŽIV infekcija, sepsis, hepatitas, tuberkuliozė, autoimuninės ligos
- Paroksizminė naktinė hemoglobinurija
- Imuninės kilmės trombocitopenija
- Megaloblastinė anemija
- Hipersplenizmas
- Mieloproliferacinės neoplazijos (MPN)
- Mielodisplastinės/mieloproliferacinės ligos
- Plaukuotųjų ląstelių leukemija
- Ūminė leukemija
- Įgimtos diseritropoetinės anemijos
Prognozė ir jos įvertinimas redaguoti
Dažniausia mirties priežastis yra ligos progresavimas ir virtimas ūmine mielogenine leukemija. Greta ligonio amžiaus ir kitų ligų svarbiausi prognostiniai parametrai yra blastų skaičius kaulų čiulpuose, citogenetiniai MDS ypatumai, transfuzijų poreikis, laktatdehidrogenazės koncentracija. Plačiausiai naudojamos trys prognostinio klasifikavimo sistemos: IPSS, IPSS-R ir WPSS.
IPSS redaguoti
Ši istoriškai pirmoji klasifikavimo sistema skirsto MDS į 4 skirtingos rizikos grupes. Pagal 3 parametrus pacientas ir jo rodikliai įvertinami skirtinga taškų suma, kuri nulemia rizikos grupę[3].
| Taškų skaičius | 0 | 0,5 | 1 | 1,5 | 2 |
|---|---|---|---|---|---|
| Blastai kaulų čiulpuose, % | <5 | 5–10 | – | 11–20 | 21–30 |
| Kariotipas | Geras | Vidutinis | Blogas | – | – |
| Citopenijų skaičius | 0–1 | 2–3 | – | – | – |
Kariotipas[4]:
- Geras: be pakitimų, -y, del(5q), del(20q)
- Blogas: kompleksinės chromosomų aberacijos (>2), 7-os chromosomos aberacijos
- Vidutinis: visi kiti, nepriskiriami blogo ir gero kariotipo grupėms.
Rizikos apskaičiavimas:
- Maža rizika (angl. low risk): 0 taškų
- Vidutinė rizika-1 (angl. intermediate risk-1): 0,5–1 taškas
- Vidutinė rizika-2 (angl. intermediate risk-2): 1,5–2 taškai
- Didelė rizika (angl. high risk): >2,5 taškų
IPSS-R redaguoti
IPSS-R yra išplėsta IPSS klasifikacija, kurioje tiksliau klasifikuojama citopenija ir suteikiama daugiau reikšmės kariotipui (chromosomų pakitimams). IPSS-R išskiria 5 rizikos grupes.
| Taškų skaičius | 0 | 0,5 | 1 | 1,5 | 2 | 3 | 4 |
|---|---|---|---|---|---|---|---|
| Kariotipas | A | – | B | – | C | D | E |
| Blastai kaulų čiulpuose, % | <3 | – | 3–4 | – | 5–10 | – | >10 |
| Hemoglobinas, g/dL | >10 | – | 8–10 | <8 | – | – | – |
| Trombocitų skaičius, /nL | >99 | 50–99 | <50 | – | – | – | – |
| Neutrofilų skaičius, /nL | >799 | <800 | – | – | – | – | – |
Kariotipas:
- A – labai geras: -Y; del(11q)
- B – geras: normalus, be pakitimų; del(5q); del(12p); del(20q); dvigubas klonas su del(5q)
- C – vidutinis: del(7q); +8; +19; i(17q); kiti dvigubi ar pavieniai kloniniai pokyčiai
- D – blogas: -7; inv(3)/t(3q)/del(3q); dvigubas klonas su -7/del(7q); kompleksinis kariotipas su 3 aberacijomis
- E – labai blogas: daugiau negu 3 aberacijos
Rizikos apskaičiavimas:
Gydymas redaguoti
Mielodisplastiniai sindromai gydomi pagal jų riziką. Mažos rizikos ligoniai paprastai gydomi mažinant ligos simptomus kraujo transfuzijomis, vaistais, siekiant pagerinti ligonio gyvenimo kokybę. Didelės rizikos mielodisplastiniams sindromams vienas pagrindinių gydymo tikslų yra išvengti ligos progresavimo ir virsmo ūmine mielogenine leukemija, kadangi ši komplikacija daugeliui pacientų baigiasi mirtimi.
Mažos rizikos MDS redaguoti
Mažos rizikos mielodisplastiniams sindromams priskiriami IPSS mažos rizikos ir IPSS vidutinės rizikos-1 susirgimai. Gydymo pagrindas šioje situacijoje yra aktyvus stebėjimas ir gydymo skyrimas orientuojantis į ligonio simptomus.
- Aktyvus stebėjimas neskiriant gydymo taikomas tuomet, kai pakitimai kraujyje nėra labai išreikšti. Pagrindinė priežastis pradėti gydymą paprastai yra didėjanti anemija.
- Kraujo komponentų transfuzijos yra pagrindinis simptominio gydymo metodas. Esant anemijai perpilama eritrocitų masė, esant trombocitopenijai ir kraujavimui skiriami trombocitai. Dėl neutropenijos padažnėjus infekcijoms gali būti skiriami antibiotikai, nors profilaktika antibiotikais nerekomenduojama. Būtina atsižvelgti į skiepijimų rekomendacijas ir jų laikytis.
- Dėl dažnai atliekamų kraujo transfuzijų MDS sergantys pacientai gauna daug geležies, todėl per keletą mėnesių ar metų išsivysto hemochromatozė. Tyrimai rodo, kad gydymas geležį surišančiais medikamentais (chelatoriais) pacientai išgyvena ilgiau[5] Manoma, kad sumažėjęs geležies kiekis teigiamai veikia hemopoezę ir susilpnina deguonies radikalų kenksmingą poveikį kaulų čiulpų ląstelėms.
- Granulocitų kolonijas stimuliuojantys faktoriai gali būti skiriami esant mažam granulocitų skaičiui ir dažnoms infekcijoms. Tyrimų, kurie rodytų padidėjusį ligonių išgyvenamumą skiriant šį gydymą, nėra.
- Kadangi pagrindinis simptomas dažniausiai yra anemija, gali būti skiriamas eritropoetinas, jis 20–25% ligonių padeda išvengti kraujo transfuzijų. Kombinuojant eritropoetiną ir granulocitų kolonijas stimuliuojančius faktorius efektas dažnai būna geresnis, negu skiriant šiuos vaistus po vieną[6]. Eritropoetinas efektyviausiai veikia ligoniams, kuriems nustatoma maža jo koncentracija kraujyje (<500 IE/ml).
- Esant trombocitopenijai gali būti skiriami trombopoetino agonistai eltrombopagas ir romiplostimas.
- Yra duomenų apie valproinės rūgšties efektyvumą[7].
- Imunomoduliuojantys vaistai – imidai – efektyvūs gydant MDS su 5 chromosomos delecija del(5q). Skiriant lenalidomidą gaunamas atsakas 60–70% ligonių, jiems nebereikia transfuzijų[8]. Lenalidomidas efektyvus ir ligoniams, neturintiems 5 chromosomos mutacijų, tačiau atsakas šioje grupėje kur kas mažesnis ir siekia 25–40%[9].
- Imunosupresiniai preparatai efektyvūs nedidelei daliai ligonių, kuriems nustatyti hipoceliuliniai kaulų čiulpai (sumažėjęs ląstelių skaičius), maža ligos rizika ir nedidelis transfuzijų poreikis. Gali būti skiriamas ciklosporinas, antitimocitinis globulinas[10], atsakas pasiekiamas iki 30% ligonių, jiems tampa nebereikalingos transfuzijos. Šis gydymas gana agresyvus, turi daug nepageidaujamų poveikių, todėl turėtų būti skiriamas atsargiai ir tinkamai atrinktiems ligoniams.
Didelės rizikos MDS redaguoti
Didelės rizikos mielodisplastiniams sindromams priskiriami IPSS vidutinės rizikos-2 ir didelės rizikos susirgimai. Gydymo tikslas yra išvengti arba atitolinti progresavimą iki ūminės mielogeninės leukemijos.
- Esant gerai paciento būklei, jaunesniam amžiui galima skirti intensyvią chemoterapiją (ūminės mielogeninės leukemijos gydymo schemą) ir kamieninių kraujo ląstelių transplantaciją, tačiau toks gydymas turėtų būti skiriamas klinikinių tyrimų forma. Alogeninė kamieninių kraujo ląstelių transplantacija yra vienintelis šiuo metu žinomas būdas išgydyti MDS.
- Azacitidinas ir decitabinas yra vaistai, kurių veikimas pagrįstas tiesioginiu citotoksiniu poveikiu ir DNR metilinimo slopinimu. Jie didelės rizikos MDS yra efektyvesni už kitus gydymo metodus ir prailgina ligonių išgyvenamumą 6–9 mėnesiais.[11] Abiejų preparatų poveiksi nėra greitas. rezultatai paprastai pastebimi ne anksčiau nei po keleto mėnesių.
- Neintensyvi chemoterapija yra bene seniausiai taikomas gydymo metodas. Skiriamas citarabinas arba melfalanas nedidelėmis dozėmis, šie vaistai skirtini kaip gelbstintis simptominis gydymas nesant atsako į gydymą kitais efektyvesniais preparatais.
Šaltiniai redaguoti
- ↑ Neukirchen et al. Incidence and prevalence of myelodysplastic syndromes: data from the Düsseldorf MDS-registry. Leuk Res 35: 1591–1596, 2011http://www.lrjournal.com/article/S0145-2126%2811%2900272-4/abstract
- ↑ Swerdlow et al. WHO classification of tumours of haematopoietic and lymphoid tissues 4th edition, IARC, Lyon 2008.
- ↑ Greenberg et al. International scoring system for evaluating prognosis in myelodysplastic syndromes. Blood 89:2079-2088, 1997.
- ↑ Germing et al. Refinement of the international prognostic scoring system (IPSS) by including LDH as an additional prognostic variable to improve risk assessment in patients with primary myelodysplastic syndromes (MDS). Leukemia 19:2223-2231, 2005. http://www.nature.com/leu/journal/v19/n12/full/2403963a.html
- ↑ Nolte et al. Results from a 1-year, open-label, single arm, multi-center trial evaluating the efficacy and safety of oral Deferasirox in patients diagnosed with low and int-1 risk myelodysplastic syndrome (MDS) and transfusion-dependent iron overload. Ann Hematol 92:191-198, 2013. http://link.springer.com/article/10.1007%2Fs00277-012-1594-z
- ↑ Greenberg et al: Treatment of myelodysplastic syndrome patients with erythropoietin with or without granulocyte colony-stimulating factor: results of a prospective randomized phase 3 trial by the Eastern Cooperative Oncology Group (E1996). Blood 114:2393-2400, 2009.
- ↑ Kuendgen et al. Valproic acid for the treatment of myeloid malignancies. Cancer 110:943-954, 2007. http://onlinelibrary.wiley.com/doi/10.1002/cncr.22891/abstract;jsessionid=CAC528E397DA0F12F6EB260B3F544B7C.f02t03
- ↑ List et al. Lenalidomide in the myelodysplastic syndrome with chromosome 5q deletion. N Engl J Med 355:1456-1465, 2006. http://www.ncbi.nlm.nih.gov/pubmed?term=17021321
- ↑ Raza et al: Phase 2 study of lenalidomide in transfusion-dependent, low-risk, and intermediate-1 risk myelodysplastic syndromes with karyotypes other than deletion 5q. Blood 111:86-93, 2008. http://bloodjournal.hematologylibrary.org/content/111/1/86
- ↑ Passweg et al. Immunosuppressive therapy for patients with myelodysplastic syndrome: a prospective randomized multicenter phase III trial comparing antithymocyte globulin plus cyclosporine with best supportive care-SAKK 33/99. J Clin Oncol 29:303-309, 2011. http://jco.ascopubs.org/content/29/3/303
- ↑ Fenaux et al. Efficacy of azacitidine compared with that of conventional care regimens in the treatment of higher-risk myelodysplastic syndromes: a randomised, open-label, phase III study. Lancet Oncol 10:223-232, 2009. http://www.thelancet.com/journals/lanonc/article/PIIS1470-2045%2809%2970003-8/fulltext